Esofaguectomía de Urgencia: detalles técnicos desde mi experiencia
Una esofaguectomía en el contexto urgente es una de las mayores agresiones quirúrgicas a las que puede someterse a una persona, no sólo por la morbi-mortalidad de la actuación, sino por las consecuencias a medio y largo plazo en la calidad de vida. Afortunadamente la disponibilidad de endoprótesis y/o stents, y el conocimiento creciente en base a su experiencia de grupos de trabajo especializados en cirugía esofágica han ampliado las opciones de tratamiento conservador cada vez más para el tratamiento de las perforaciones del esófago torácico.
Aún así, existen situaciones en las que la esofaguectomía es una necesidad y la única opción de tratamiento. Estas son:
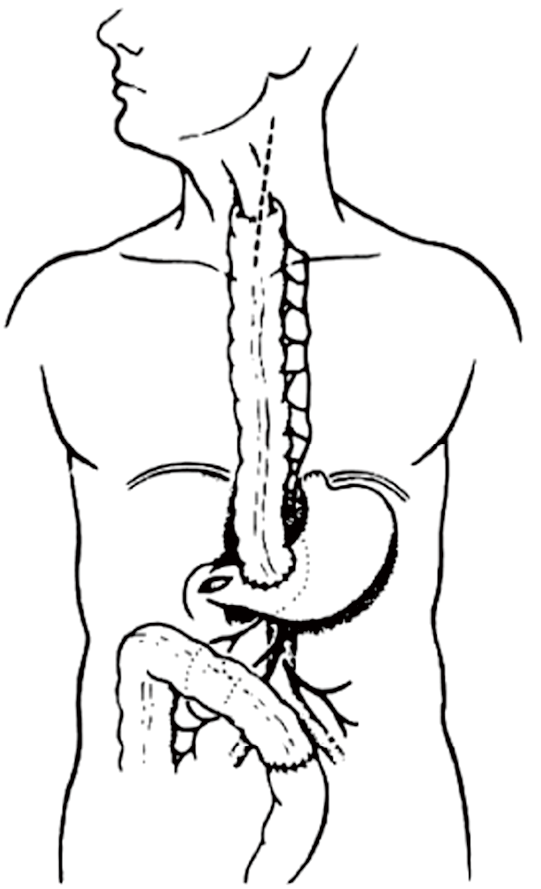
- La presencia de un esófago patológico (estenosis benigna subyacente o tumor).
- Los desgarros de más de 5 cm o superior a 50 % de la luz esofágica en pacientes con perforaciones de más de 48 horas de evolución y mediastinitis asociada.
- Las lesiones extensas por necrosis química cáustica que hacen al esófago inviable.
La esofagectomía se realizará por vía transhiatal o a través de toracotomía postero-lateral derecha en función de la necesidad o no de realizar drenaje con lavado simultáneo del mediastino. Una vez extirpado el esófago, me ha parecido relevante daros mi opinión sobre cuáles son los siguientes gestos que debemos realizar para dar por terminada la cirugía, y que no tienen base en evidencia científica alguna de alto nivel (pues éstas ni existen ni van a existir nunca, al ser imposible diseñar estudios prospectivos al respecto) sino en mi experiencia personal con más de 200 esofaguectomías (entre las asistidas y las realizadas) en más de 20 años de ejercicio profesional y tras haber leído mucha literatura de cirugía esofágica.
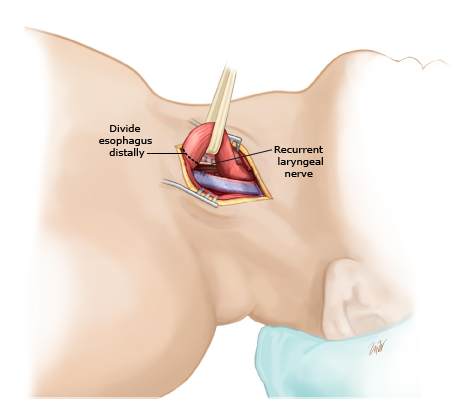
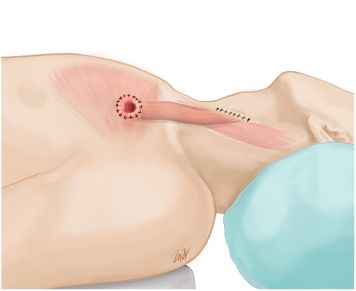
1.- Mi primer consejo es que la sección esofágica proximal debe ser lo más baja posible, y para ello debe realizarse tras haber disecado por completo el esófago cervical y tener movilizado el esófago torácico. El objetivo es obtener un segmento de esófago cervical largo que permita, al mismo tiempo, dos cosas clave:
a) Una exteriorización cómoda para la adaptación de la bolsa en el postoperatorio; para ello, debe pasarse el esófago entre los vientres anterior y posterior del esternocleidomastoideo y ya por via subcutánea tunelizarlo por delante de la clavícula hasta llegar a la piel justo a nivel del pectoral mayor derecho, dónde una bolsa plana puede colocarse y mantenerse estable y fuera de la visión de la gente.
b) Disponer para una reconstrucción diferida de un segmento favorable en extensión que además esté próximo al hueco supraclavicular que es por dónde una futura plastia va a ascender por vía retroesternal. Un estoma terminal de esófago que quede a nivel cervical alto o lateral va a ser muy engorroso e incómodo para su manejo a todos los niveles y debe evitarse a toda costa.

2.- Puede existir la tendencia a querer realizar una reconstrucción inmediata en el mismo tiempo de la cirugía urgente, en especial en pacientes con perforaciones de menos de 24 horas de evolución y sin mediastinitis establecida. Las pocas series retrospectivas en las se que han comparado los resultados de pacientes con y sin reconstrucción directa tras esofaguectomía urgente han demostrado una tasa global de complicaciones (incluyendo la dehiscencia de sutura esófago-gástrica) más elevada en pacientes en los que se optó por una anastomosis en el contexto urgente en lugar de la creación de un esofagostoma. Hoy día, en los tiempos además en los que la cirugía de control de daños marca el camino a seguir en la cirugía de urgencias, no existe ninguna justificación para hacer una anastomosis primaria en el contexto urgente en un paciente al que se le realiza una esofaguectomía.
3.- El cierre del estómago debe realizarse justo a nivel del cardias y cualquier dispositivo de autosutura lineal con un grosor de grapa adecuado es útil y suficiente (cargas azules). El último paso consiste en proporcionar la vía enteral de acceso nutritivo al paciente, y en estas circunstancias yo siempre hago una gastrostomía de alimentación; la alternativa es, obviamente, recurrir a la yeyunostomía de alimentación, a la que históricamente (y sin fundamento alguno) se le ha dado preferencia por dejar el estómago intacto para un eventual uso como plastia tubulizada en una cirugía electiva diferida. En mi opinión, este es un planteamiento obsoleto, y la mejor opción, insisto, es la gastrostomía de alimentación alta en curvadura menor yuxtacardial. ¿Por qué?
a) Una gastrostomía de alimentación técnicamente bien hecha y bien ubicada (insisto, en curvadura menor alta) no supone ningún problema técnico para la posterior confección de una plastia tubular gástrica en una cirugía diferida (si se opta por esta opción) puesto que implicaría a la región anatómica que se secciona y extirpa posteriormente.
b) La mayoría de las series retrospectivas publicadas han demostrado que el colon (izquierdo o bien ileo-colon derecho) y no el estómago es el sustituto más usado (>70%) en las reconstrucciones diferidas tras esofaguectomía urgente realizada en un primer tiempo y resuelta con una esofagostomía. Su uso permite:
- Conservar el estómago “in situ” (se suturaría al colon).
- Evita el reflujo.
- Se asocia en encuestas de calidad de vida deglutoria y digestiva a mejores resultados.
Por tanto, en el segundo tiempo diferido la gastrostomía sólo precisaría ser cerrada y además nos permite tener un estómago localizado y bien accesible para ser suturado al colon.
c) La última guía de práctica clínica de la ASPEN (American Society of Enteral and Parenteral Nutrition) deja claro que la realización de una gastrostomía para alimentación es la primera opción de tratamiento para pacientes adultos que necesitan aporte nutritivo durante largo plazo porque es la vía más fisiológica de alimentación y la que se asocia con menos complicaciones; la yeyunostomía sólo estaría indicada si la utilización del estómago no es posible (Nutr Clin Pract 2016; 31(6): 737-747).
d) El uso de una yeyunostomía de alimentación tras una esofaguectomía total de urgencias implicaría la realización simultánea de una gastrostomía de descompresión para evitar una complicación que se ha descrito en ocasiones como es el estallido por hiperpresión del estómago a nivel de la sutura cardial por una situación de dilatación gástrica en la que la hipertonía del píloro puede provocar una obstrucción en asa cerrada. Por tanto, carece de sentido hacer dos orificios al aparato digestivo cuando con uno sólo se puede aspirar inicialmente y luego nutrir al paciente de la forma más fisiológica posible.
Mi consejo, por tanto, es que cuando tengas que hacer una esofaguectomía de urgencias minimices los gestos: usad la vía transhiatal, no anastomosar, haced una buena esofagostomía y realizad una gastrostomía de alimentación.




